Tumori Uroteliali delle Alte Vie Urinarie
Un significativo aumento del rischio di sviluppare tumori uroteliali o pelvici è stato riscontrato nei lavoratori delle industrie chimiche, petrolchimiche e plastiche e nei lavoratori esposti a carbone, asfalto e bitume. Ricorrono come fattori di rischio anche l’abuso di caffè, di sigarette, di analgesici, di ciclofosfamide, di tinture per capelli.
I tumori della pelvi renale rappresentano il 5-10% di tutti i tumori renali e circa il 5% dei tumori uroteliali. Si verificano raramente prima dei 40 anni, con una incidenza massima tra la 6°-7° decade ed età media di 65 anni. Istologicamente il 90% è rappresentato da forme transizionali, lo 0.7-7% a cellule squamose , l’1% da adenocarcinoma.
Si segnala inoltre che nel 2-4% dei casi la lesione è sincrona o metacrona con lesioni delle vie urinarie controlaterali, mentre il 30-50% delle lesioni è seguita una patologia uroteliale della vescica.
Evoluzione
La crescita locale della neoplasia nelle alte vie urinarie determina frequentemente la dilatazione del tratto urinario a monte. Il tumore a sede ureterale può causare quindi un’ureteroidronefrosi, quello a livello del giunto pielo-ureterale un’idronefrosi e, infine, quello situato in un collettore caliceale un idrocalice.
Come i tumori della vescica, le neoplasie delle alte vie urinarie sono spesso multifocali. Si ritiene infatti che la presenza di lesioni multicentriche in pazienti con neoplasia della pelvi renale o dell’ uretere sia intorno al 40%.
La molteplicità delle lesioni è probabilmente espressione di un’instabilità diffusa dell’urotelio, ma può essere anche la conseguenza di una disseminazione di cellule neoplastiche. Quest’ultima rappresenta un importante meccanismo di diffusione a distanza della neoplasia e avviene generalmente dall’alto verso il basso. È importante osservare che il 30-75% dei pazienti con tumori della pelvi renale o dell’uretere sviluppano prima o poi un tumore della vescica.
La disseminazione delle cellule neoplastiche può avvenire comunque anche in senso contrario, cioè dalla vescica alla via escretrice superiore, quando è presente un reflusso vescico-ureterale.
Le sedi più frequenti di metastasi ematogene sono il fegato, il polmone e le ossa.
Sintomatologia Tumori Uroteliali
Il sintomo più frequente è l’ematuria macroscopica totale, che si verifica nel 75% dei casi.
Il dolore al fianco si riscontra nel 30% dei pazienti ed è più frequentemente gravativo, in rapporto soprattutto alla dilatazione del sistema escretore a monte della lesione neoplastica. Quando alla dilatazione si sovrappongono complicanze infettive si può avere la riacutizzazione della sintomatologia dolorosa associata ad iperpiressia con brivido. Più frequentemente il dolore acuto è secondario all’eliminazione dei coaguli ematici e quindi non accompagnato da febbre. In oltre il 5% dei casi sono presenti disturbi irritativi vescicali. Essi devono far sospettare la coesistenza di una patologia neoplastica vescicale. Il 10-15% dei pazienti sono asintomatici. Nelle fasi molto avanzate di malattia compaiono dimagramento, astenia, decadimento delle condizioni generali e dolori di origine metastatica.
Diagnosi per Tumori Uroteliali delle Alte Vie Urinarie
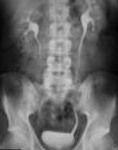
• Esame delle urine: l’esame del sedimento urinario dimostra in un’alta percentuale di casi la presenza di microematuria. Questo reperto può rappresentare quindi un segno precoce di neoplasia e deve sempre indurre ad un approfondimento diagnostico. In alcuni casi, soprattutto quando alla stasi urinaria determinata dalla neoplasia si sovrappone un’ infezione, sono presenti anche leucocituria e positività dell’urinocoltura.
• Urografia: 50-70% dei pazienti ha un difetto di riempimento, mentre nel 10-30% il tumore determina una non visualizzazione o ostruzione del sistema collettore.
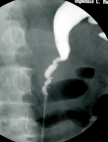
• Pielografia retrograda: offre una migliore visualizzazione rispetto all’urografia tanto che nel 75% dei casi offre una accuratezza diagnostica superiore.
• Ureterorenoscopia: procedura di recente introduzione che consente di studiare endoscopicamente la via escretrice superiore mediante uno strumento a fibre ottiche chiamato ureterorenoscopio. Questo, introdotto attraverso l’uretra, la vescica e l’ostio ureterale, viene fatto progredire lungo l’uretere permettendo di visualizzarne direttamente il lume. La recente introduzione di strumenti flessibili aprono interessanti prospettive per una visualizzazione completa dell’intero sistema pielo-caliceale. Grazie allo sviluppo tecnologico sono attualmente disponibili anche piccole pinze endoscopiche e piccole fibre laser che permettono di eseguire anche nella via escretrice superiore prelievi bioptici ed asportazioni di neoformazioni. L’ureterorenoscopia rappresenta un ausilio diagnostico alternativo oltre che un’importante procedura terapeutica di tipo conservativo.

• Citologia urinaria dopo lavaggio selettivo delle vie escretrici.
• Ecografia: presenta nei tumori delle alte vie urinarie un valore diagnostico notevolmente inferiore a quello dell’urografia. Tuttavia costituisce un’indagine complementare, utile specialmente per valutare la dilatazione pielo-ureterale in caso di rene urograficamente escluso. In alcuni casi l’esame può evidenziare la neoplasia della via escretrice, differenziandola da un calcolo urograficamente radiotrasparente.
Per quanto riguarda la capacità dell’ecografia di evidenziare le neoformazioni dell’alta via escretrice, bisogna osservare che la possibilità di riconoscere il tumore è maggiore in caso di coesistente dilatazione. Tuttavia anche in presenza di questa sfuggono spesso all’esame le neoformazioni pieliche di piccole dimensioni (inferiori a 1,5 cm) e quelle ureterali di dimensioni anche maggiori. Con l’ecografia, infine, si possono rilevare localizzazioni linfonodali di discreto volume o metastasi epatiche.

• TAC e Scintigrafia ossea trovano la loro indicazione nei processi di stadiazione clinica della malattia.
Stadiazione

• Tx: non è possibile documentare la lesione
• T0: assenza di lesione papillare
• Ta: lesione papillare non invasiva
• Tis: Carcinoma in situ
• T1: tumore che invade la sottomucosa
• T2: tumore che invade lo strato muscolare
• T3 (solo per lesioni della pelvi): tumore che invade il grasso peripelvico o il parenchima renale
• T3 (solo per lesioni ureterali): tumore che invade il grasso periureterale
• T4: tumore che invade gli organi adiacenti

• Nx: linfonodi non documentabili
• N0: assenza di metastasi linfonodali
• N1: metastasi di un solo linfonodo di dimensioni inferiori ai 2 cm
• N2: metastasi in un singolo linfonodo o più di dimensioni superiori ai 2 cm ed inferiri ai 5 cm
• N3: metastasi linfonodali di dimensioni superiori ai 5 cm
Sedi metastatiche (M)
• Mx: lesioni non documentabili
• M0: assenza di lesioni metastatiche
• M1: presenza di metastasi
Grado di differenziazione cellulare (G)
• G1: basso grado di differenziazione
• G2: medio grado di differenziazione
• G3: elevato grado di differenziazione
Forme localizzate o ad invasione regionale
• Laser ablazione con Ureterorenoscopia rigida o flessibile: importante procedura che permette di attuare un trattamento di tipo conservativo con un continuo controllo periodico delle vie urinarie con notevoli vantaggi per il paziente.
• Nefroureterectomia con escissione di cuffia vescicale in prossimità del percorso intramurale dell’ uretere asportato.
• Resezione segmentaria solamente in presenza di tumori superficiali e localizzati nel terzo distale dell’uretere.
• Chemioterapia e Radioterapia per forme metastatiche o recidive
Prognosi
I principali parametri prognostici per i tumori uroteliali delle alte vie urinarie sono rappresentati dallo stadio e dal grado istologico di malignità.
Per quanto riguarda lo stadio la sopravvivenza a 5 anni varia dal 60-90% per i Ta, al 40-50% per i T1, al 20-30% per i T3. Nei tumori metastatici le percentuali sono invece prossime allo zero.
Anche per il grading esistono evidenti correlazioni con la sopravvivenza a 5 anni. Questa infatti va dal 55% per i tumori ben differenziati al 15% per le lesioni scarsamente differenziate.

